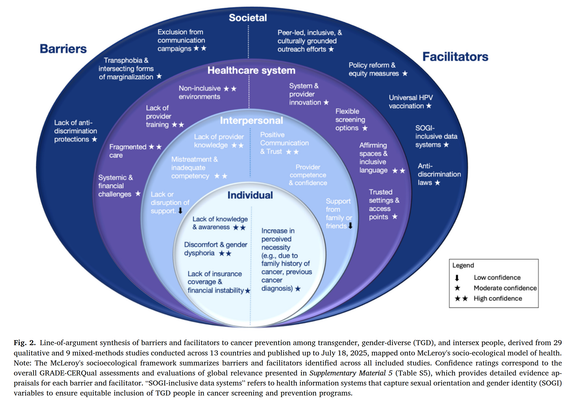
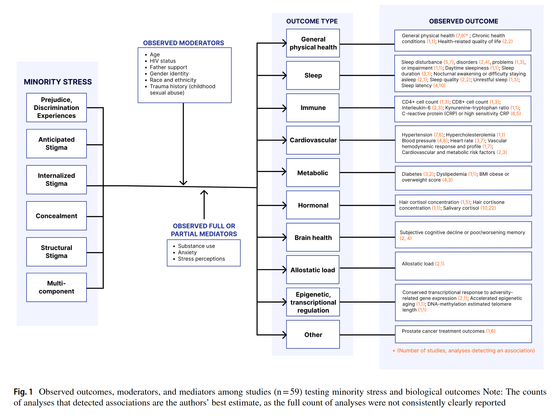
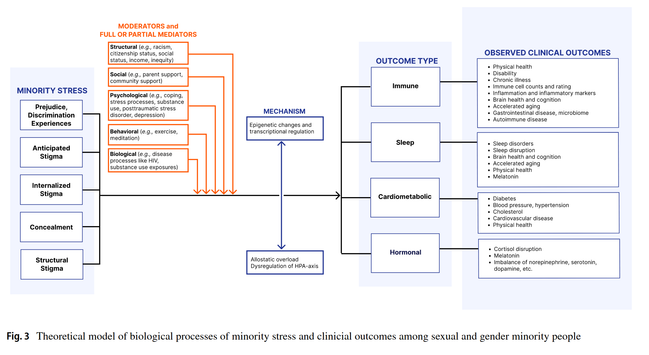
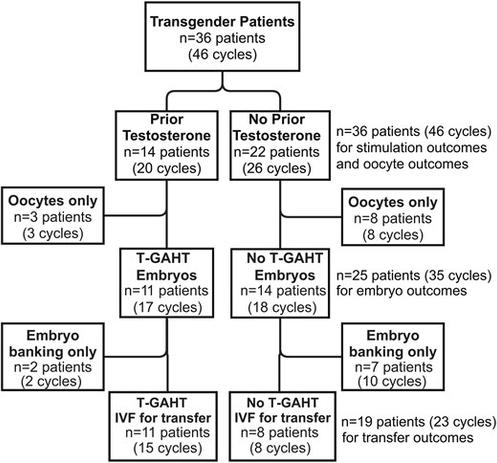
Un essai clinique sur l'utilisation du minoxidil pour l'augmentation de la pilosité faciale chez des personnes transmascs[1]
J'en parlais plus haut, le minoxidil peut être appliqué sur le visage pour booster la pilosité faciale (ça marcherait probablement sur n'importe quelle partie du corps d'ailleurs) ; on le savait plus ou moins déjà mais maintenant on a un essai méthodologiquement assez robuste qui le montre (essai randomisé en double aveugle, n=34, minox 3%, 12 semaines).
Avant cet essai, on avait notamment eu un essai assez similaire chez des hommes cis[2] (essai randomisé en double aveugle, n=23, minox 3%, 16 semaines) et une étude (non-randomisée mais avec contrôle, n=16, minox 2%, 6 mois) chez des personnes transmasc[3] (et quelques case reports)
Quelques points intéressants de l'essai récent : le minoxidil a augmenté la densité des poils mais aussi leur diamètre (donc poils plus larges), donnant globalement une pilosité faciale plus fournie selon diverses mesures. Il a donné un effet significativement différent du placebo à partir de 2 mois d'utilisation (donc c'est efficace relativement rapidement).
Il a été très bien toléré, avec peu d'effets secondaires (et autant dans les deux groupes), pas d'effets systémiques et pas d'augmentation de la tension. Bref c'est cool.
Pour info, en France, le minoxidil topique est disponible en pharmacie/sur internet sans ordonnance. On a pas de 3% mais le 5% est approprié à la place, c'est pas très cher (qqs €/mois). C'est aussi efficace (mais peut-être pas autant) pour les personnes pas sous T, si jamais !
[1] : Efficacy and safety of topical 3% minoxidil for facial hair enhancement in transmen: a randomized, double-blind, placebo-controlled trial. Wattanawinitchai K et al., 2026. https://doi.org/10.1080/09546634.2026.2638637
[2] : Efficacy and safety of minoxidil 3% lotion for beard enhancement: A randomized, double-masked, placebo-controlled study. Ingprasert S et al., 2016. https://doi.org/10.1111/1346-8138.13312
[3] : Efficacy of topical minoxidil in enhancing beard growth in a group of transgender assigned female at birth individuals on gender affirming hormone therapy. Marinelli L et al., 2024. https://doi.org/10.1007/s40618-024-02373-8
#minoxidil #facialhair #barbe